- Home
- »
- الاهمال الطبي في الولادة – دليل
- »
- الخطأ الطبي في الولادة: متى يشكل تأخير إنعاش المولود سبباً للدعوى؟
الخطأ الطبي في الولادة: متى يشكل تأخير إنعاش المولود سبباً للدعوى؟
في لحظات الولادة، أي تأخير في إنعاش المولود قد يسبب ضرراً بالغاً وحتى غير قابل للعلاج. عندما لا يتنفس الطفل أو يكون نبض قلبه ضعيفاً، تقع مسؤولية التصرف الفوري على الطاقم الطبي. التأخير في تنفيذ إنعاش المولود قد يضر بحياة وصحة الطفل، ويؤثر على جودة حياته طوال مسيرته. إذا كنتم تشكون بحدوث ضرر نتيجة تأخير أو خطأ في الولادة، يمكن لمحامٍ متخصص في الخطأ الطبي ذو خبرة أن يفحص ظروف الحالة، ويجمع الأدلة، ويقيّم فرص الدعوى للحصول على تعويضات. مكتبنا يرافق العائلات من البداية وحتى النهاية – للحفاظ على حقوقكم ومستقبل طفلكم.
“في المولود الذي لا يتنفس، كل دقيقة بدون أكسجين تعرض الدماغ النامي للخطر – الاستجابة الفورية تنقذ الحياة. في مكتبنا، نرى النتائج الصعبة للتأخيرات التي كان يمكن تجنبها، ونلتزم بضمان حصول العائلات على التعويض المستحق لها.”
بحاجة إلى استشارة قانونية؟ اتركوا التفاصيل وسنعود إليكم في أقرب وقت
إشعار: هذا المقال يقدم معلومات عامة فقط ولا يشكل استشارة قانونية أو طبية. للحصول على استشارة مخصصة، يرجى التوجه إلى محامٍ متخصص في الخطأ الطبي.
ملخص سريع: هل التأخير الذي حدث في حالتكم قد يعتبر خطأً طبياً؟
لتحديد ما إذا كان هناك خطأ طبي، تحققوا مما إذا حدثت واحدة أو أكثر من الحالات التالية:
- كان الطفل لا يتنفس أو بدون نبض ولم يتم تنفيذ استجابة أولية خلال ثوانٍ-دقائق معدودة.
- انحراف موثق عن البروتوكول – لم يتم فتح مجرى الهواء في الوقت المناسب، لم يتم تنفيذ التنفس الاصطناعي بشكل صحيح، لم تبدأ الضغطات في الوقت المناسب، أو لم تُعط الأدوية حسب الحاجة.
- أعطال في المعدات، نقص في الطاقم المؤهل، أو تواصل ضعيف في غرفة الولادة تسببت في تأخير العلاج.
- حدوث ضرر عصبي – شلل دماغي، إصابة دماغية، أو إقامة طويلة في وحدة حديثي الولادة.
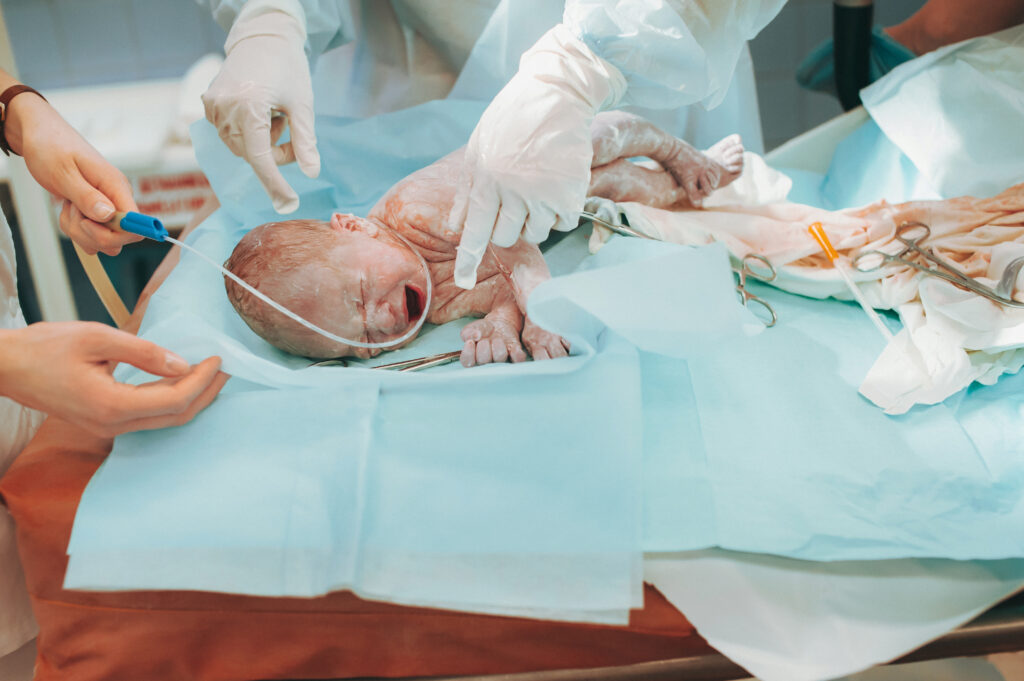
ما هو إنعاش المولود ولماذا كل ثانية حاسمة؟
إنعاش الأطفال حديثي الولادة هو سلسلة من إجراءات الإنعاش في حالات الطوارئ التي تهدف إلى إنقاذ الحياة واستعادة التنفس ونبض القلب الطبيعي للطفل. عندما لا يتنفس الطفل أو يكون نبض قلبه منخفضاً، يجب على الطاقم الطبي التصرف فوراً: فتح مجرى الهواء، تقييم التنفس والنبض، وبدء التنفس بضغط إيجابي (PPV). هذه عملية طبية منظمة تجمع بين الإسعافات الأولية السريرية، المراقبة المستمرة للتنفس، النبض ونشاط القلب، واتخاذ قرارات سريعة وفقاً للبروتوكول.
كل ثانية مهمة لأن دماغ الطفل حساس لنقص الأكسجين. تظهر الدراسات أنه خلال 4-6 دقائق بدون أكسجين، يبدأ الضرر الدماغي غير القابل للعلاج في التطور. الاستجابة السريعة من الطاقم الطبي تقلل من خطر الضرر العصبي وصعوبات التطور المستقبلية.
“تضخيم وتهوية الرئتين هما الأولوية القصوى في الأطفال المولودين حديثاً والذين يحتاجون إلى دعم بعد الولادة. الزيادة في معدل ضربات القلب هي المؤشر الأهم للتهوية الفعالة والاستجابة للتدخلات الإنعاشية.” – الجمعية الأمريكية للقلب، إرشادات إنعاش حديثي الولادة (2020). https://www.ahajournals.org/doi/10.1161/CIR.0000000000000902
بروتوكول إجراءات الإنعاش الأساسية للأطفال
يشمل البروتوكول الأساسي لإنعاش المولود سبع مراحل رئيسية، كل منها حاسمة لإنقاذ الحياة ومنع الضرر:
- مرحلة التقييم الأولي – تحديد حالة الطوارئ بسرعة، تقييم التنفس، التوتر العضلي، واللون. إذا كان الطفل لا يتنفس – الانتقال فوراً إلى فتح مجرى الهواء.
- فتح مجرى الهواء – وضع الرأس في وضعية محايدة، شفط الإفرازات عند الضرورة، والتأكد من أن مجرى الهواء مفتوح قبل تنفيذ إجراءات إنعاش إضافية.
- التنفس بضغط إيجابي (PPV) – تنفيذ نفختين أوليتين فعالتين لتحقيق رفع الصدر؛ الاستمرار وفق معدل مناسب وتقييم الاستجابة. تؤكد إرشادات AHA 2020 أن التنفس الفعال هو الخطوة الأهم.
- ضغطات الصدر – إذا كان النبض منخفضاً بشكل كبير (أقل من 60 نبضة في الدقيقة)، البدء بضغطات الصدر بمعدل مناسب. في طب حديثي الولادة، تستخدم نسبة 3:1 (ضغطات:تنفس).
- المعدل والمراقبة – خلال الإنعاش، متابعة معدل ضربات القلب، اللون، والتشبع؛ إجراء تعديلات على المعدات والقناع لتحقيق تهوية فعالة.
- الأدوية والوصول – عند الضرورة، بعد تحسين مجرى الهواء والضغطات، النظر في الأدوية الوريدية (مثل الإبينفرين) وفقاً للبروتوكول.
- التوثيق – في كل مرحلة توثيق الأوقات، مرحلة التشخيص، الإجراءات المنفذة والاستجابة السريرية – أمر حاسم لتقييم جودة وسرعة التدخل.
جدول مراحل إنعاش الأطفال ومعايير المراقبة
| المرحلة | الهدف | معيار المراقبة | نقطة القرار التالية |
| التقييم الأولي | تحديد الحاجة للإنعاش | التنفس، التوتر، اللون | إذا لم يكن هناك تنفس → مجرى الهواء |
| فتح مجرى الهواء | ضمان مرور حر للهواء | موضع الرأس، شفط الإفرازات | إذا كان المجرى مفتوحاً → التنفس |
| التنفس بضغط إيجابي | استعادة الأكسجين للدماغ | رفع الصدر، HR>100 | إذا كان HR<60 → الضغطات |
| ضغطات الصدر | تحسين تدفق الدم | HR، التشبع | إذا كان HR<60 → الأدوية |
| الأدوية | الدعم الدوائي | HR، الاستجابة السريرية | الاستمرار أو التوقف |
“يجب أن تحدث كل ولادة بحضور شخص واحد على الأقل قادر على تنفيذ الخطوات الأولية لإنعاش المواليد وبدء تنفيذ PPV، وتكون مسؤوليته الوحيدة هي رعاية المولود.” – ILCOR، 2025 CoSTR دعم حياة حديثي الولادة. https://ilcor.org/uploads/NLS-2025-COSTR-Full-Chapter.pdf
عوامل الخطر التي كان على الطاقم توقعها مسبقاً
تشمل عوامل الخطر الشائعة في الولادة التي كان يجب أن ترفع مستوى استعداد الطاقم الطبي لإمكانية الإنعاش:
- ضائقة جنينية في جهاز المراقبة – تغيرات في معدل ضربات قلب الجنين، انخفاضات مستمرة، تغيرية ضعيفة، هبوط الحبل السري.
- حمل عالي الخطورة – السكري، تسمم الحمل، العدوى.
- ولادة مبكرة – أقل من 37 أسبوعاً من الحمل مع تاريخ سابق أو حمل متعدد الأجنة.
- مياه العقي – تلوث السائل الأمنيوسي (بكتيريا، العقدية B) يؤدي إلى ولادة مبكرة والحاجة إلى الإنعاش.
- انفصال المشيمة – عامل الخطر الأعلى للولادة المبكرة القصوى.
- ولادة طويلة – وضعية معقدة، استخدام الشفط أو الملقط.
عوامل خطر إنعاش المولود والاستجابة المهنية المطلوبة:
| عامل الخطر | المؤشر المبكر | الاستجابة المطلوبة |
| ضائقة جنينية في جهاز المراقبة | انخفاضات مستمرة في النبض، تغيرية ضعيفة | مراقبة مستمرة، التحضير لعملية قيصرية طارئة |
| ولادة مبكرة | <37 أسبوعاً، تاريخ سابق | فريق حديثي الولادة متاح، معدات الإنعاش جاهزة |
| مياه العقي | تلوث السائل الأمنيوسي، حمى الأم | المضادات الحيوية، التحضير للإنعاش |
| انفصال المشيمة | نزيف مهبلي، آلام بطن حادة | عملية قيصرية طارئة، فريق الإنعاش جاهز |
التأخير في التشخيص والعلاج: متى يتحول إلى خطأ طبي؟
ليس كل تأخير يعرّف كخطأ طبي. يحدث الخطأ عندما لا يتصرف الطاقم الطبي في وقت معقول، ينحرف عن البروتوكول، أو عندما تنقص القوى العاملة والمعدات – ونتيجة لذلك يحدث ضرر. في حالة طوارئ حيث الطفل لا يتنفس، الدقائق الأولى حاسمة: عدم تنفيذ الإجراءات الأولية في الوقت المناسب، عدم تشخيص بطء القلب، أو تأخير الاستجابة للتغير في النبض – قد تعتبر فشلاً.
يتم تقييم “التأخير” مقابل المعيار المقبول: كم من الدقائق مرت حتى فتح مجرى الهواء؟ هل تم تنفيذ التنفس بضغط إيجابي في الوقت المناسب؟ هل تم توثيق محاولات غير فعالة دون تعديلات؟ عندما يخلق الانحراف عن الإجراءات وعدم التصرف في الوقت المناسب علاقة سببية للضرر، قد تنشأ دعوى خطأ طبي في الولادة.
تظهر الدراسات أن التأخير في الإنعاش يزيد بشكل كبير من خطر الضرر الدماغي الناجم عن نقص الأكسجين (HIE). وجدت دراسة نشرت في JAMA Pediatrics أن الأطفال في سن الثانية المصابين بـ HIE الخفيف سجلوا درجات أقل في الاختبارات المعرفية من الأطفال غير المصابين بـ HIE.
“في حالات الطوارئ للمواليد، كل قرار ثانية – وكل ثانية قرار. الانحراف الموثق عن إرشادات الإنعاش في الوقت الفعلي هو مؤشر رئيسي للإهمال.”
توقيتات مستهدفة في إجراءات إنعاش المولود والانحرافات
| الإجراء الحاسم | الوقت المستهدف للتنفيذ | مؤشر على الخطأ عند الانحراف |
| الخطوات الأولى (التدفئة، الوضعية، التنظيف) | 60 ثانية (“الدقيقة الذهبية”) | عدم التنفيذ خلال 60 ثانية إذا لم يكن هناك تنفس/HR<100 |
| التنفس بضغط إيجابي (PPV) | فوراً إذا كان HR<100 بعد الخطوات الأولى | HR لا يرتفع خلال 15 ثانية أو لا توجد حركة للصدر |
| ضغطات الصدر | إذا كان HR<60 بعد 30 ثانية من PPV فعال | استمرار HR<60 بدون ضغطات خلال 30 ثانية من PPV |
| التنبيب/UVC | قبل/خلال الضغطات إذا لزم الأمر | عدم التنبيب عندما يكون HR<60 رغم PPV |
| إبينفرين/سوائل | إذا كان HR<60 رغم الضغطات+PPV | HR يبقى <60 بدون دواء خلال دقائق |
“لا ينصح بالشفط الرغامي الروتيني في الأطفال الحيويين وغير الحيويين، الذين ولدوا مع مياه العقي (MSAF). هناك مؤشر للشفط الرغامي فقط عند الاشتباه في انسداد مجرى الهواء، بعد تنفيذ التنفس بضغط إيجابي (PPV).” – ILCOR، 2025 CoSTR. https://ilcor.org/uploads/NLS-2025-COSTR-Full-Chapter.pdf
أمثلة على حالات تشكل خطأً طبياً
تشمل الحالات الملموسة التي تم تعريفها كخطأ طبي في غرفة الولادة:
- عدم تحديد الضائقة الجنينية – تجاهل علامات جهاز المراقبة التي أشارت إلى ضائقة تسببت في الاختناق والشلل الدماغي. قررت المحكمة وجود خطأ بسبب التأخير في إخراج الجنين.
- فشل في المعدات/التنسيق – حقنة فوق الجافية من قبل متدرب دون إشراف كافٍ تسببت في توقف القلب وهواء في دماغ الأم. حكم ضد المستشفى بسبب نقص التوثيق.
- استخدام خاطئ للمعدات – استخدام مفرط للشفط دون ظروف مناسبة تسبب في تمزقات العجان من الدرجة 3-4.
- تأخير في التدخل – تأخير العملية القيصرية في حالة ضائقة جنينية تسبب في ضرر دماغي شديد للطفل. في حالة عالجها مكتبنا، وصلت أم طفل إلى المستشفى في الأسبوع الـ 38 من الحمل واشتكت من انخفاض في حركات الجنين. قرر أطباء المستشفى إجراء عملية قيصرية، لكن بعد “تحسن” جهاز المراقبة (رغم عدم وجود تسارع واحد في نبض الجنين)، اتخذوا قراراً بإلغاء العملية. أجريت العملية في النهاية بتأخير 6 ساعات وولد الطفل بدون نبض، خضع للإنعاش وبقي مع إصابة عصبية دائمة. دفعت الدولة حوالي 8 مليون شيكل.
الأضرار غير القابلة للعلاج الناجمة عن تأخير إنعاش المولود
التأخير الكبير في الإنعاش يزيد من خطر الضرر الدماغي والإصابة العصبية المستمرة، التي قد تؤثر على تطور الطفل وجودة الحياة على مدى سنوات. تظهر الدراسات أن ما يصل إلى 60% من الأطفال المصابين بـ HIE سيموتون أو يعانون من إعاقات شديدة بحلول سن الثانية.
من بين النتائج المحتملة:
- ضرر دماغي ناجم عن نقص الأكسجين (HIE) – إصابة في الدماغ بسبب نقص الأكسجين وتدفق الدم.
- الشلل الدماغي – 25% من المواليد المصابين بـ HIE يطورون شللاً دماغياً، صرعاً وتخلفاً معرفياً دائماً.
- اضطرابات معرفية – تأخر في الكلام، التعلم، وتأخر تطوري.
- الصرع – ثلث إلى نصف الأشخاص المصابين بالشلل الدماغي يعانون من نوبات صرع.
- إصابة حسية – ضعف السمع، الرؤية، ومشاكل سلوكية وعاطفية.
- الحاجة إلى إعادة تأهيل متعدد التخصصات – دعم تمريضي مستمر، معدات مساعدة وتعديلات سكنية.
كيف يتم إثبات الخطأ الطبي في حالة تأخير الإنعاش؟
يعتمد الإثبات في دعوى الخطأ الطبي على مزيج من الأدلة الطبية-القانونية. يجمع محامي الخطأ الطبي الملف الطبي الكامل (غرفة الولادة، طب حديثي الولادة، توثيق الأوقات)، ويقارنه بالإرشادات المهنية. يفحص رأي خبير في طب حديثي الولادة أو التخدير ما إذا كانت الإجراءات نفذت في الوقت المناسب ووفقاً للبروتوكول، وما إذا كان الانحراف قد سبب ضرراً.
العناصر الأربعة المتراكمة لإثبات الخطأ الطبي:
- واجب العناية – الطاقم الطبي ملزم بالعمل وفق المعيار المقبول.
- خرق الواجب – انحراف عن البروتوكول أو تأخير غير مبرر.
- الضرر – إصابة عصبية مثبتة.
- العلاقة السببية – إثبات أن التأخير تسبب في الضرر.
في المتابعة، يتم بناء سبب الدعوى، بما في ذلك تفصيل العلاقة السببية والنتائج، وتقديمها إلى المحكمة مع الأدلة الداعمة. هدف الإجراء هو تعويضات تغطي العلاج، إعادة التأهيل، الرعاية، تعديلات السكن وخسائر الدخل المستقبلية.
لماذا من المهم اختيار محامٍ متخصص في الخطأ في الولادة؟
تتطلب حالات إنعاش المولود فهماً طبياً-قانونياً عميقاً، القدرة على قراءة التوثيق في الوقت الفعلي، وتوظيف الخبراء. سيحدد المتخصص الانحرافات الدقيقة في البروتوكول ويبني ملف أدلة قوي للحصول على تعويضات قصوى.
مكتبنا متخصص في الخطأ الطبي في الولادة. نرافق العائلات من البداية وحتى النهاية، نجمع الأدلة، نوظف خبراء رائدين، ونضمن حصول العائلات على التعويض المستحق لهم. في الحالات التي عالجناها، حصلنا على تعويضات كبيرة غطت العلاج، إعادة التأهيل، الرعاية، وتعديلات السكن مدى الحياة.
للحصول على استشارة قانونية مهنية من محامي مختص بالممارسات الطبية من مكتب المحاماة يشار يعقوبي، اتصل على: 6914004‑03.
بحاجة إلى استشارة قانونية؟ اتركوا التفاصيل وسنعود إليكم في أقرب وقت
أسئلة وأجوبة عن الإهمال الطبي – في موضوع متى يشكل تأخير إنعاش المولود سبباً للدعوى
خلال كم من الوقت يجب أن يبدأ الإنعاش من لحظة التشخيص؟
هل الموافقة الموقعة على الولادة تمنع الدعوى؟
ماذا تعلّمنا؟
-
 עורך דין ישר יעקובי
עורך דין ישר יעקובי
