- Home
- »
- רשלנות רפואית בלידה
- »
- רשלנות רפואית בלידה: מתי עיכוב בהחייאת יילוד מהווה עילה לתביעה?
רשלנות רפואית בלידה: מתי עיכוב בהחייאת יילוד מהווה עילה לתביעה?
ברגעי הלידה, כל עיכוב בהחייאת יילוד עלול לגרום נזק חמור ואף בלתי הפיך. כאשר התינוק אינו נושם או דופק הלב חלש, האחריות לפעול מיידית מוטלת על הצוות הרפואי. העיכוב בביצוע החייאת יילוד עלול לפגוע בחיים ובריאות התינוק, ולהשליך על איכות חייו לכל אורך הדרך. אם אתם חושדים שנגרם נזק עקב עיכוב או טעות בלידה, עורך דין רשלנות רפואית מנוסה יכול לבדוק את נסיבות המקרה, לאסוף ראיות, ולהעריך את סיכויי התביעה לקבלת פיצויים. משרדנו מלווה משפחות מההתחלה ועד הסוף– כדי לשמור על זכויותיכם ועל עתיד ילדכם.
"ביילוד חסר נשימה, כל דקה ללא חמצן מסכנת מוח מתפתח— היענות מיידית מצילה חיים. במשרדנו, אנו רואים את התוצאות הקשות של עיכובים שהיו ניתנים למניעה, ומתחייבים להבטיח שהמשפחות יקבלו את הפיצוי המגיע להן."
זקוקים לייעוץ משפטי? השאירו פרטים ונחזור אליכם בהקדם
הצהרה: מאמר זה מספק מידע כללי בלבד ואינו מהווה ייעוץ משפטי או רפואי. לקבלת ייעוץ מותאם אישית, פנו לעורך דין מומחה ברשלנות רפואית.
תקציר מהיר: האם העיכוב שנעשה אצלכם עשוי להיחשב רשלנות?
כדי לזהות אם מדובר ברשלנות רפואית, בדקו אם התקיימו אחד או יותר מהמצבים הבאים:
- התינוק היה אינו נושם או ללא דופק ותגובה ראשונית לא בוצעה תוך שניות-דקות ספורות.
- חריגה מתועדת מהפרוטוקול– נתיב אוויר לא נפתח בזמן, הנשמות לא בוצעו כראוי, עיסויים לא החלו במועד, או תרופות לא ניתנו כנדרש.
- כשלי ציוד, מחסור בצוות מיומן, או תקשורת לקויה בחדר הלידה שגרמו לעיכוב בטיפול.
- נגרם נזק נוירולוגי– שיתוק מוחין, פגיעה מוחית, או אשפוז ממושך ביחידת ניאונטולוגיה.
מהי החייאת יילוד ומדוע כל שנייה קריטית?
החייאת תינוקות בלידה היא רצף פעולות החייאה במצב חירום שמטרתן הצלת חיים והשבת נשימה ודופק תקינים לתינוק. כאשר התינוק אינו נושם או כשדופק הלב נמוך, הצוות הרפואי חייב לפעול מיידית: פתיחת נתיב אוויר, הערכת נשימה ודופק, והתחלת הנשמה בלחץ חיובי (PPV). זהו תהליך רפואי מבוקר המשלב עזרה ראשונה קלינית, ניטור מתמשך של נשימה, דופק ופעילות לב, והחלטות מהירות לפי הפרוטוקול.
כל שנייה חשובה משום שמוחו של התינוק רגיש למחסור בחמצן. מחקרים מראים שתוך 4–6 דקות ללא חמצן, נזק מוחי בלתי הפיך מתחיל להתפתח. התגובה המהירה של הצוות הרפואי מפחיתה סיכון לנזק נוירולוגי ולקשיי התפתחות עתידיים.
«ניפוח וונטילציה של הריאות הם העדיפות העליונה בתינוקות שנולדו זה עתה וזקוקים לתמיכה לאחר הלידה. עליה בקצב הלב היא האינדיקטור החשוב ביותר של ונטילציה יעילה ותגובה להתערבויות החייאתיות.» — American Heart Association, Neonatal Resuscitation Guidelines (2020). https://www.ahajournals.org/doi/10.1161/CIR.0000000000000902
פרוטוקול פעולות החייאה בסיסיות בתינוקות
הפרוטוקול הבסיסי להחייאת יילוד כולל שבעה שלבים מרכזיים, כל אחד מהם קריטי להצלת חיים ולמניעת נזק:
- שלב הערכה ראשונית– לזהות במהירות מצב חירום, להעריך נשימה, טונוס, וצבע. אם התינוק אינו נושם– לעבור מיד לפתיחת נתיב אוויר.
- פתיחת נתיב אוויר– להציב את הראש בעמדה ניטרלית, לשאוב הפרשות במידת הצורך, ולוודא נתיב אוויר פתוח לפני שמבצעים פעולות החייאה נוספות.
- הנשמה בלחץ חיובי (PPV)– לבצע שתי הנשמות התחלתיות יעילות כדי להשיג הרמת בית חזה; להמשיך לפי קצב מתאים ולהעריך תגובה. הנחיות AHA 2020 מדגישות שהנשמה יעילה היא הצעד החשוב ביותר.
- עיסויי חזה– אם דופק נמוך משמעותית (מתחת ל- 60 פעימות לדקה), להתחיל לחיצות חזה בקצב מותאם. בניאונטולוגיה בלידה נהוג יחס 3:1 (עיסויים: הנשמות).
- קצב ובקרה– במהלך ההחייאה לעקוב אחר קצב הלב, צבע, וסטורציה; לבצע התאמות לציוד ולמסכה כדי להשיג אוורור יעיל.
- תרופות וגישה– במידת הצורך, לאחר אופטימיזציה של נתיב אוויר ועיסויים, לשקול תרופות תוך ורידיות (כגון אפינפרין) לפי פרוטוקול.
- תיעוד– בכל שלב לתעד זמנים, שלב האבחון, פעולות שבוצעו ותגובה קלינית– קריטי להערכת איכות ומהירות ההתערבות.
טבלת שלבי החייאת תינוקות וקריטריוני בקרה
| שלב | מטרה | פרמטר בקרה | נקודת החלטה הבאה
|
|---|---|---|---|
| הערכה ראשונית | זיהוי צורך בהחייאה | נשימה, טונוס, צבע | אם אין נשימה → נתיב אוויר |
| פתיחת נתיב אוויר | הבטחת מעבר חופשי לאוויר | מיקום ראש, שאיבת הפרשות | אם נתיב פתוח → הנשמה |
| הנשמה בלחץ חיובי | השבת חמצן למוח | הרמת חזה, HR>100 | אם HR<60 → עיסויים |
| עיסויי חזה | שיפור זרימת דם | HR, סטורציה | אם HR<60 → תרופות |
| תרופות | תמיכה פרמקולוגית | HR, תגובה קלינית | המשך או הפסקה |
«כל לידה צריכה להתרחש במעמד של לפחות אדם אחד המסוגל לבצע את הצעדים ההתחלתיים של החייאת יילודים ולהתחיל בביצוע PPV, ואשר האחריות היחידה החלה עליו היא הטיפול ברך הנולד.» — ILCOR, 2025 CoSTR Neonatal Life Support. https://ilcor.org/uploads/NLS-2025-COSTR-Full-Chapter.pdf
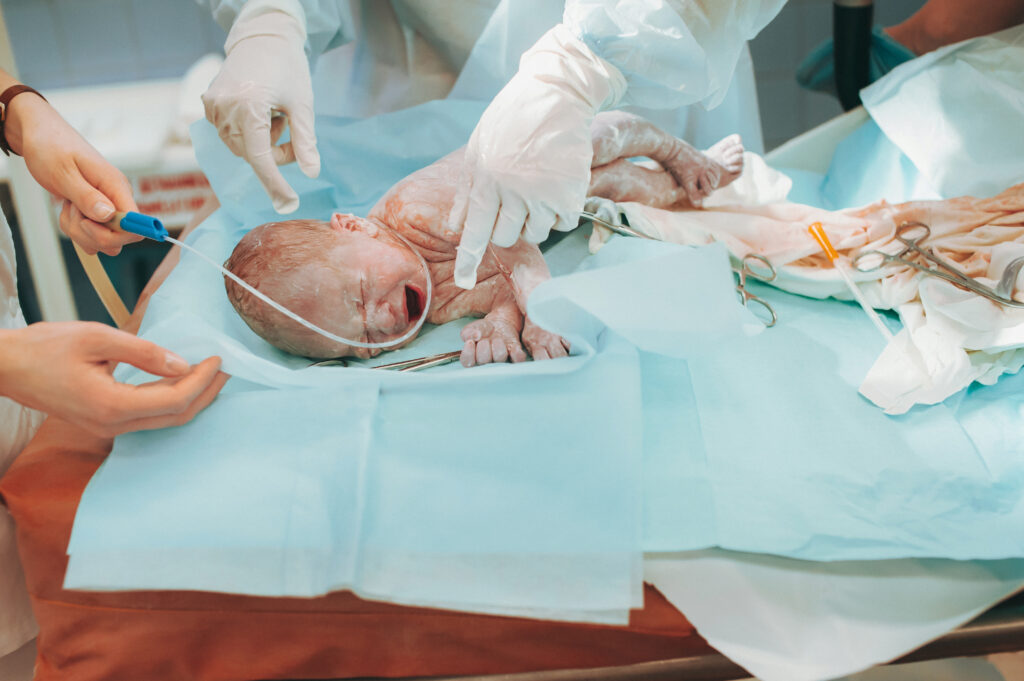
גורמי סיכון שהצוות היה צריך לצפות מראש
גורמי סיכון נפוצים בלידה שהיו צריכים להעלות את רמת הכוננות של הצוות הרפואי לצורך בהחייאה אפשרית כוללים:
- מצוקה עוברית במוניטור– שינויים בקצב לב העובר, ירידות מתמשכות, וריאביליות ירודה, צניחת חבל טבור.
- הריון בסיכון גבוה– סוכרת, רעלת הריון, זיהומים.
- לידה מוקדמת– פחות מ- 37 שבועות הריון עם היסטוריה קודמת או הריון מרובה עוברים.
- מים מקוניאליים– זיהום מי שפיר (חיידקים, סטרפטוקוק B) מוביל ללידה מוקדמת וצורך בהחייאה.
- היפרדות שליה– גורם סיכון הגבוה ביותר ללידה מוקדמת קיצונית.
- לידה ממושכת– מצג מורכב, שימוש בוואקום או מלקחיים.
גורמי סיכון להחייאת יילוד והתגובה המקצועית הנדרשת:
| גורם סיכון | אינדיקטור מוקדם | תגובה נדרשת
|
|---|---|---|
| מצוקה עוברית במוניטור | ירידות מתמשכות בדופק, וריאביליות ירודה | ניטור מתמשך, הכנה לניתוח קיסרי דחוף |
| לידה מוקדמת | <37 שבועות, היסטוריה קודמת | צוות ניאונטולוגי זמין, ציוד החייאה מוכן |
| מים מקוניאליים | זיהום מי שפיר, חום אימהי | אנטיביוטיקה, הכנה להחייאה |
| היפרדות שליה | דימום נרתיקי, כאבי בטן חזקים | ניתוח קיסרי דחוף, צוות החייאה מוכן |
עיכוב באבחון וטיפול: מתי זה הופך לרשלנות רפואית?
לא כל עיכוב מוגדר כרשלנות רפואית. רשלנות תתקיים כאשר הצוות הרפואי לא פעל בזמן סביר, סטה מהפרוטוקול, או כשחסרים היו כוח אדם וציוד— וכתוצאה מכך נגרם נזק. במצב חירום שבו התינוק אינו נושם, הדקות הראשונות קריטיות: אי-ביצוע פעולות מקדימות בזמן, חוסר אבחון של ברדיקרדיה, או דחייה בתגובה לשינוי בדופק— עשויים להיחשב ככשל.
"עיכוב" נבחן מול התקן המקובל: כמה דקות חלפו עד פתיחת נתיב אוויר? האם הנשמה בלחץ חיובי בוצעה בזמן? האם תועדו ניסיונות לא יעילים ללא התאמות? כאשר הסטייה מהנהלים והחוסר בפעולה בזמן יוצרים קשר סיבתי לנזק, עשויה לקום עילת תביעה ברשלנות רפואית בלידה.
מחקרים מראים שעיכוב בהחייאה מגביר משמעותית את הסיכון לנזק מוחי היפוקסי-איסכמי (HIE). מחקר שפורסם ב-JAMA Pediatrics מצא שילדים בני שנתיים עם HIE קל הציגו ציונים נמוכים יותר בבדיקות קוגניטיביות מאשר ילדים ללא HIE.
"בזמן חירום יילודי, כל החלטה שנייה— וכל שנייה החלטה. סטייה מתועדת מהנחיות ההחייאה בזמן אמת היא
אינדיקציה מרכזית להתרשלות."תזמוני יעד בפעולות החייאת יילוד והחריגות
| פעולה קריטית | זמן יעד לביצוע | אינדיקציה לרשלנות כשחריגה
|
|---|---|---|
| צעדים ראשוניים (חימום, מיקום, ניקוי) | 60 שניות ("דקה הזהובה") | אי ביצוע תוך 60 שניות אם אין נשימה/HR<100 |
| הנשמה בלחץ חיובי (PPV) | מיד אם HR<100 לאחר צעדים ראשוניים | HR לא עולה תוך 15 שניות או אין תנועת חזה |
| עיסויי חזה | אם HR<60 לאחר 30 שניות PPV אפקטיבי | המשך HR<60 ללא עיסויים תוך 30 שניות PPV |
| אינטובציה/UVC | לפני/במהלך עיסויים אם נדרש | אי אינטובציה כש-HR<60 למרות PPV |
| אפינפרין/נוזלים | אם HR<60 למרות עיסויים+PPV | HR נשאר <60 ללא תרופה תוך דקות |
«שאיבה אנדוטרכיאלית שגרתית אינה מומלצת הן בתינוקות חיוניים והן בתינוקות שאינם חיוניים, אשר נולדו עם מים מיקוניאליים (MSAF). ישנה התוויה לשאיבה אנדוטרכיאלית רק כאשר יש חשד לחסימת נתיב האוויר, לאחר ביצוע הנשמה בלחץ חיובי (PPV).» — ILCOR, 2025 CoSTR. https://ilcor.org/uploads/NLS-2025-COSTR-Full-Chapter.pdf
דוגמאות למצבים המהווים רשלנות
מקרים קונקרטיים שהוגדרו כרשלנות רפואית בחדר לידה כוללים:
- אי-זיהוי מצוקה עוברית– התעלמות מסימני מוניטור שהצביעו על מצוקה גרמה לתשניק ושיתוק מוחין. בית משפט קבע רשלנות עקב איחור בחילוץ עובר.
- כשל בציוד/תיאום– זריקת אפידורל על ידי מתמחה ללא פיקוח מספיק גרמה לדום לב ואוויר במוח היולדת. פסק דין נגד בית חולים עקב מחסור תיעוד.
- שימוש שגוי בציוד– שימוש מופרז בוואקום ללא תנאים מתאימים גרם לקרעי פרינאום דרגה 3-4.
- עיכוב בהתערבות– עיכוב ניתוח קיסרי במצוקה עוברית גרם נזק מוחי חמור לתינוק. במקרה שטיפל משרדנו, אמו של תינוק הגיעה לבית החולים בשבוע ה- 38 להריון והתלוננה על הפחתה בתנועות העובר. רופאי בית החולים קבעו כי יש לבצע ניתוח קיסרי, אך לאחר שהמוניטור "השתפר" (למרות שלא הייתה האצה אחת בדופק העוברי), הם קיבלו החלטה לבטל את הניתוח. הניתוח בוצע בסופו של דבר באיחור של 6 שעות והילד נולד ללא דופק, עבר החייאה ונותר עם פגיעה נוירולוגית לצמיתות. המדינה שילמה כ- 8 מיליון ש"ח.
הנזקים הבלתי הפיכים הנגרמים עקב עיכוב בהחייאת יילוד
עיכוב משמעותי בהחייאה מגביר סיכון לנזק מוחי ולפגיעה נוירולוגית מתמשכת, העלולים להשפיע על התפתחות הילד ועל איכות חיים לאורך שנים. מחקרים מראים שעד 60% מהילדים עם HIE ימותו או יסבלו מנכויות חמורות עד גיל שנתיים.
בין התוצאות האפשריות:
- נזק מוחי היפוקסי-איסכמי (HIE)– פגיעה במוח עקב מחסור בחמצן וזרימת דם.
- שיתוק מוחין- 25% מהיילודים עם HIE מפתחים שיתוק מוחין, אפילפסיה ופיגור קוגניטיבי קבוע.
- הפרעות קוגניטיביות– עיכוב בדיבור, למידה, ופיגור התפתחותי.
- אפילפסיה– כשליש עד מחצית מהאנשים עם שיתוק מוחין סובלים מהתקפים אפילפטיים.
- פגיעה חושית– ליקויי שמיעה, ראייה, ובעיות התנהגותיות ורגשיות.
- צורך בשיקום רב-תחומי– תמיכה סיעודית מתמשכת, ציוד עזר והתאמות דיור.
כיצד מוכיחים רשלנות רפואית במקרה של עיכוב בהחייאה?
הוכחה בתביעת רשלנות נשענת על שילוב ראיות רפואיות-משפטיות. עורך דין רשלנות רפואית אוסף את התיק הרפואי המלא (חדר לידה, נאונטולוגיה, תיעוד זמנים), ומצליבו עם הנחיות מקצועיות. חוות דעת מומחה ניאונטולוג או מרדים בוחנת אם הפעולות בוצעו בזמן ובהתאם לפרוטוקול, ואם סטייה גרמה לנזק.
ארבעת היסודות המצטברים להוכחת רשלנות רפואית:
- חובת זהירות– הצוות הרפואי חייב לפעול לפי התקן המקובל.
- הפרת חובה– סטייה מהפרוטוקול או עיכוב בלתי מוצדק.
- נזק– פגיעה נוירולוגית מוכחת.
- קשר סיבתי– הוכחה שהעיכוב גרם לנזק.
בהמשך נבנית עילת תביעה, לרבות פירוט הקשר הסיבתי והתוצאות, והגשתה לבית משפט בצירוף ראיות תומכות. מטרת ההליך היא פיצויים שיכסו טיפול, שיקום, סיעוד, התאמות דיור והפסדי השתכרות לעתיד.
למה חשוב לבחור עורך דין מומחה ברשלנות בלידה?
מקרי החייאת יילוד דורשים הבנה רפואית-משפטית עמוקה, יכולת קריאת תיעוד בזמן אמת, והפעלת מומחים. מומחה יזהה סטיות דקות בפרוטוקול ויבנה תיק ראיות חזק לפיצויים מקסימליים.
משרדנו מתמחה ברשלנות רפואית בלידה. אנו מלווים משפחות מההתחלה ועד הסוף, מאספים ראיות, מפעילים מומחים מובילים, ומבטיחים שהמשפחות יקבלו את הפיצוי המגיע להן. במקרים שטיפלנו, השגנו פיצויים משמעותיים שכיסו טיפול, שיקום, סיעוד, והתאמות דיור לכל החיים.
* לקבלת ייעוץ משפטי מקצועי של עורך דין רשלנות רפואית ממשרד עורכי הדין ישר יעקובי, חייגו: 03-6914004.
זקוקים לייעוץ משפטי? השאירו פרטים ונחזור אליכם בהקדם
שאלות ותשובות על רשלנות רפואית – בנושא עיכוב בהחייאת יילוד
תוך כמה זמן צריך להתחיל החייאה מרגע הזיהוי?
האם הסכמה חתומה ללידה מונעת תביעה?
אז מה היה לנו?
-
 עורך דין ישר יעקובי
עורך דין ישר יעקובי
